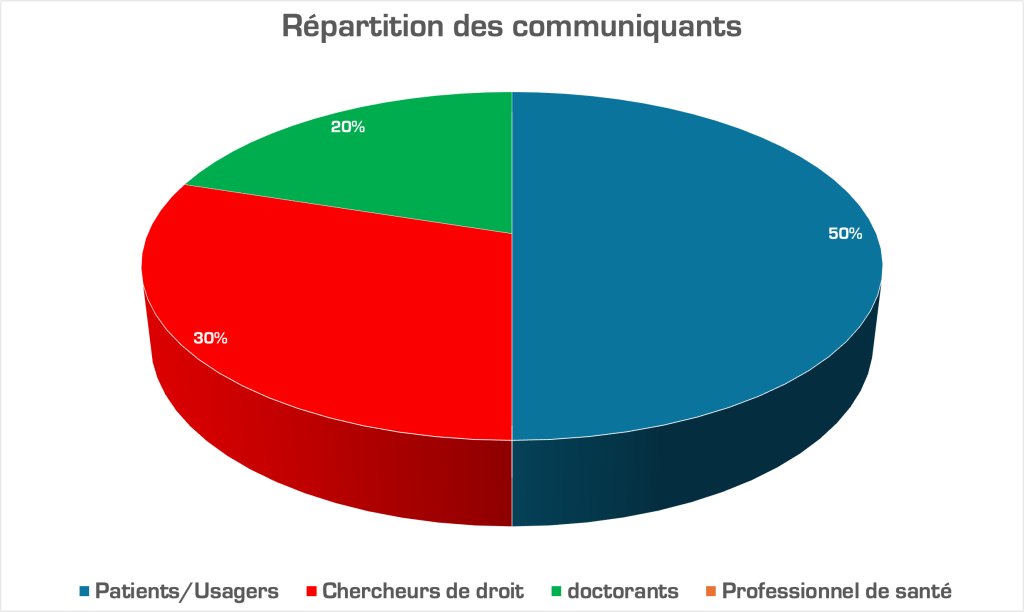
avec
Le webinaire organisé organisé le vendredi 25 avril 2025
sur l’implication de patients partenaires formateurs en accompagnement de thèses de médecine et plus particulièrement
de modalités partenariales d’attribution de prix de thèse en médecine générale
Lire l’article publié dans la revue le partenariat de soin avec le patient: analyses sur la plateforme numérique de sciences ouvertes Episciences
Attribuer un prix de thèse de médecine générale en partenariat avec des patients partenaires : une expérience de démarche participative
—————————————
Le webinaire du mardi 25 mars la recherche participative iES COLLAB sur l’enseignement à la collaboration interprofessionnelle en partenariat avec le patient par une équipe internationale et les premiers résultats intermédiaires
——————————————————
——————————————————
Le 3ème webinaire organisé le 23 janvier 2024 propose le regard et l’analyse d’une anthropologue sur le partenariat patient au cours de la formation initiale des médecin: l’exemple de la faculté de médecine de Nice. Un exemple d’une action encadrée par la l’Article 3 de la loi du 19 juillet relative à la transformation du système de santé : « Les UFR de médecine doivent [favoriser] la participation des patients dans les cours tant pratiques que théoriques » de Loi de 2019.
Une loi qui a été renforcée fin 2023 par l’élaboration de recommandations sur l’implication des patients en UFR de médecine* et prolongée depuis par un comité de suivis de ces recommandation auquel participer le Centre d’Innovation du Partenariat avec les Patients et le Public d’Université Côte d’Azur. Il est possible de s’informer sur ces recommandations en regardant la communication du ministère de la santé et de la prévention réalisée début décembre 2023 lors du 3ème colloque de recherche juridique et éthique sur la place du patient dans le système de santé au 21ème siècle. Un rapport que vous pouvez retrouver ci-dessous.
——————————————————
Le second webinaire organisé le 20 décembre 2024 présente les résultats de recherche sur les tandems de partenariat médecin patient partenaire dans le soin
——————————————————
Résumé de la thèse de Lisa Burel :
Introduction : La démocratie sanitaire a transformé la relation médecin-patient en valorisant l’autonomie des patients. La relation partenariale reconnaissant le savoir expérientiel des patients est un paradigme récent qui se développe en France grâce à des organisations à l’impact transformateur comme le Centre d’innovation du partenariat avec le patient et le public. Dans les milieux de soins, ces patients partenaires commencent à être présents à l’hôpital. En revanche, leur implication dans les soins primaires reste inexistante en France. De ce constat est né un tandem de partenariat entre une médecin généraliste et un patient partenaire au sein d’une maison de santé pluriprofessionnelle. Certains patients suivis initialement par la médecin seule ont ensuite été suivis par ce tandem.
Objectif : L’étude vise à explorer les interactions dans cette relation nouvelle triangulaire (médecin, patient partenaire, patient suivi) afin d’émettre des hypothèses quant à la capacité transformative de cette expérience en tant que modèle de soin. Matériel et méthode : Cette étude qualitative repose sur des entretiens semi-dirigés avec la médecin généraliste, le patient partenaire et six patients. Chaque participant a été interrogé deux fois, la seconde rencontre ayant lieu au moins un mois après la première pour observer les changements liés à l’intervention du patient partenaire. Résultats : Au total, 16 entretiens ont été réalisés. Les patients concernés souffraient de maladies chroniques et se trouvaient souvent isolés, rencontrant des difficultés d’accès aux soins. Grâce au partenariat, des améliorations médicales, sociales et psychologiques ont été suggérées par l’ensemble des entretiens. Le patient partenaire a également décrit un impact positif sur sa propre santé. La médecin a constaté une réduction du temps de consultation, du sentiment d’incapacité face à certaines situations complexes et de la charge cognitive pouvant être un facteur de risque d’épuisement professionnel. Discussion : Le tandem de soin médecin-patient partenaire pourrait améliorer globalement la qualité des soins. Pour le généraliser, il faudrait y sensibiliser les professionnels de santé, standardiser la formation des patients partenaires, formaliser leur rémunération et établir un cadre juridique clair. La réussite de ce tandem repose sur la confiance mutuelle et la répartition des rôles.
Mots clés : Mots-clés : Patient Partenaire, Soins primaires, Maladies Chroniques, Démocratie Sanitaire, CI3P


Les nouvelles figures
du patient contemporain, avec lui
Cette série de webinaires initialement organisée en série devant le nombre de participants était initialement penser comme une journée d’étude. Une journée d’étude contrarié par les mesures de confinement prises au cours de la pandémie mondiale de la Covid-19. Cette journée d’étude transformée en série de webinaires sur un an a donc été organisée par visioconférence. Des session audiovisuelle dont les enregistrements audio ont été conservées à destination de la recherche. L’ensemble du matériel audiovisuel des présentations des auteurs et de l’ensemble des échanges en audio reste à la disposition de chercheurs intéressés par ce thème des nouvelles figures de patients d’après leur propre expérience et perception.
Dernière session le 20 mai à 18 heures, en prolongement des sessions précédentes des 12 novembre, lundi 07 décembre 2020, des 14 janvier,
18 février, 18 mars, 15 avril…

Jean-Philippe Assal est né en 1938, médecin, diplômé de l’Université de Genève en médecine en 1964. Cinq ans en recherche fondamentale avec métabolisme intermédiaire, puis selon la Réglementation Suisse cinq ans en médecine interne. Elle a été suivie d’une formation aux Etats-Unis pendant quatre ans dans le domaine du diabète et de l’endocrinologie, puis d’un poste à Genève dans le domaine de l’éducation des patients. Créateur du groupe d’étude sur l’éducation au diabète de l’Association européenne pour l’étude du diabète, qui dispose désormais d’une antenne nationale dans presque tous les pays européens et de divers programmes de prévention des complications et de contrôle du diabète. Depuis 1961, il souffre de diabète de type 1. Cette expérience sera décrite comme un conflit entre l’identité médicale et la réaction du patient. Il a également insisté pour prendre en charge la charge psychosociale dans la prise en charge des maladies et créé le Théâtre de l’expérience vécue qui est aujourd’hui fait pour 1200 patients. Un film de 12 minutes sera présenté sur ce sujet.
Patrick Le Cardinal est psychiatre et psychothérapeute à Chambery, il est un des acteurs qui a contribué à introduire les pratiques orientées rétablissement en France

———————————————————————
Voir les précédents webinaires ci-dessous

Philosophes vulnérables: repenser le handicap.
Philippe Barrier est réalisateur et philosophe, docteur en sciences de l’éducation, patient chronique et auteur de « La blessure et la force » (PUF) et du « Le patient autonome » (PUF). Anne-Lyse Chabert travaille depuis les années 2007 sur le thème de la vulnérabilité, particulièrement dans les situations de handicap. Parallèlement à son travail de recherche, elle est touchée par une maladie neurodégénérative rare et très invalidante sur le plan moteur depuis l’âge de dix ans. Elle a publié son premier ouvrage aux éditions Erès en 2017, Transformer le handicap, dans le prolongement de sa thèse, qui met en valeur les recréations qui peuvent avoir lieu autour de l’individu vulnérable, en l’occurrence ici handicapé.


Dans le cadre de nos activités de partenariat, nous avons décidé de permettre d’évaluer au delà du discours comment est répartie la parole de tous les événements proposés. Voici donc quelle est la répartition de ce webinaire à partir de ce qui est déjà programmé :

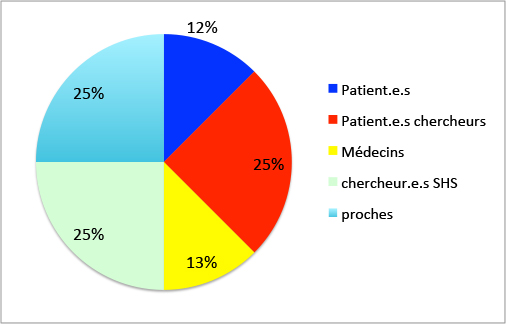

avec CHERPA dans le cadre des activités du CI3P présente ses réalisation et action au service de l’intérêt général
Après la première session du 12 novembre 2020 que vous pouvez retrouver ci dessous
————————————————————————————————————–
Prochaine session le 7 décembre 2020

ACCES LIBRE, INSCRIPTION OBLIGATOIRE
Et en 2021; le jeudi 14 janvier

Patient-expert, patient-pair, patient-partenaire, patient-chercheur, patient sentinelle, patient-témoin, patient-formateur… sont autant de dénominations pour désigner les nouvelles figures qu’incarnent de plus en plus de patients contemporains dans le contexte émergent de ladite « démocratie en santé ».
Si chacun de ces nouveaux acteurs du champ de la santé se distingue par des singularités et caractéristiques qui lui sont propres en termes de statuts et de fonctions, ce qui les rassemble est la reconnaissance de savoirs et compétences issues du vécu avec la maladie. L’analyse de ces savoirs et compétences – savoirs, savoir-faire, savoir-être, faire-savoir, savoir-analyser…- et de leurs implications individuelles et sociales ont fait l’objet de nombreuses recherches en sciences sociales depuis au moins deux décennies, que ce soit dans les domaines du soin, de la formation ou de la recherche.
Dans le cadre de cette journée d’étude, nous proposons de croiser les regards sur ces nouvelles figures du patient en donnant la parole non seulement aux chercheurs (médecins, anthropologues, psychologues…) mais aussi à des patients (-experts, -partenaires,…) investis dans les domaines du soin, de la recherche et/ou de la formation ainsi qu’à des acteurs qui oeuvrent à leur reconnaissance institutionnelle.
L’objectif de cette journée est de promouvoir et renforcer la recherche en santé sur le modèle du partenariat-patient au sein de l’université Côte d’Azur.
PROGRAMME
Jeudi 12 novembre 2020, de 17h00 à 17h45
Fabienne Hejoaka, anthropologue, chercheure-patiente, LPED-IRD.
« Faire de sa maladie son objet de recherche : Regard auto-ethnographique et critique d’une chercheure-patiente« .
De 17h45 à 18h30 : Luigi Flora, Chercheur-patient en sciences de l’éducation, CI3P, CN2R, DCPP, « Des patients mobilisant leurs savoirs pour leurs soins à ceux mettant leurs compétences au service de l’intérêt général«
Lundi 07 décembre 2020 de 17h00 à 17h45
Emmanuelle Jouet, Chercheuse. Centre de recherche en santé mentale, et sciences humaines et sociales, GHU Paris Psychiatrie et Neurosciences. « Partenariats en actes: une approche en santé mentale«
De 17h45 à 18h30 : Nicolas Marquis, sociologue, Université Saint-Louis, Bruxelles. « Patient, soignant, chercheur en santé mentale : un point commun inattendu – expériences d’une enquête de terrain« .
Jeudi 14 janvier 2021 de 17h00 à 17h45
Eric Balez, patient-expert, Association Crohn RCH France, CI3P, « Le patient partenaire au centre du système de santé« .
De 17h45 à 18h30 : Jean-Michel Benattar, médecin gasto-entérologue, DU Arts du Soin en partenariat avec le patient, CI3P, et Thomas Chansou Cinéaste, patient-partenaire, CI3P. « Etre, devenir patient.e partenaire à travers les récits artistiques de soi« .
Laboratoire organisateur : LAPCOS et son nouveau groupe de recherche interdisciplinaire en partenariat avec le.s patient.s CHERPA
Partenaires : MSHS de Nice, FRIS, CI3P, DERMG
Contact
En savoir plus sur CHERPA