Le CI3P, en tant et à travers les membres de la direction qu’avec les patients et proches, des étudiants en médecine ou encore des tandems médecins patients communiquent régulièrement lors de divers évènements scientifiques ou de diffusion plus large des savoirs et connaissances acquises, c’est ce que présente cette page.
Le 9 mars 2026: Coussement Y. Janoly-Dumenil A. « Voyage au cœur de l’accompagnement pharmaceutique du patient a risque cardiovasculaire : regards croisés patient- pharmacien ? Congrès de la Société Française de Pharmacie Clinique (SFPC), Cité des Congrès de Nantes.
Le 4 décembre 2025: Flora L., Benattar J.-M., Tremellat-Falière F., Gilbert E., Guillot J., Py F., Haas F. « Enseigner et sensibiliser aux soins palliatifs et à la fin de vie en partenariat avec les patients » 25ème congrès du CNGE, MEETT, Toulouse.
Le 26 novembre 2025: Flora L. Patient perspectives on interprofessional collaboration what, why, and how. 53ème Symposium of the European Clinic pharmacy « From Interprofessional education to interprofessional practice« , Wold trade center, 26-28 novembre, Grenoble.
Le 21 novembre 2025: Balez E., Flora L., Fatigues et pacing à travers la plateforme/AppS de santé mobile sur le partenariat de soin avec les patient « Avec P ». 3ème biennale des fatigues, Hub Business de l’aéroport de Nice.
Le 14 novembre 2025: Chansou T., Benattar J.-MM., Schoene M., Flora L. Le Siam au service de l’ETP à partir d’ateliers inspirés de la médecine narrative, 9ème journée de l’AFEMI, Palais de la Bourse, Bordeaux.
Le 11 octobre 2025: Munck S., Flora L. Immersion 360: Retour sur la création d’une plateforme pédagogique en partenariat. séminaire européen DiWA – Empowering People and Systems for Digital Well-being and Healthy Ageing in Europe, Faculté de Médecine – Université Côte d’Azur
Le 3 octobre 2025: Flora L., Benattar J.-M. » Le recrutement et la formation des patients partenaire au Centre d ‘Innovation du Partenariat avec les Patients et el Public (CI3P)« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 3 octobre 2025: Tisseur M., Audibert S. « Contribution des patients partenaires à la recherche- Action d’iES-Collab : conception de programme d’enseignement à la collaboration interprofessionnelle en partenariat avec le patient« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 3 octobre 2025: Munck S., Flora L. » Immersion 360°, une recherche Européenne de création d’une plateforme numérique auto-porteuse d’enseignement à la compétence de communication en pédiatrie et à la collaboration interprofessionnelle en partenariat avec les patients par immersion 360°« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 3 octobre 2025: Flora L., Darmon D. « Qu’est ce que le partenariat patient dans la recherche« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 2 octobre 2025: Tisseur M., Rubinstein S. « Présentation du Diplôme Universitaire (DU) de pair-aidance dans les maladies chroniques« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 2 octobre 2025: Benattar J.-M., Flora L. « Présentation de la formation menant aux Diplômes Universitaires (DU) Art du Soin en partenariat avec le patient« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 2 octobre 2025: Castello L., Audibert S., Fenart F., « Vision des étudiants en Institut de Formation en Soins Infirmiers (IFSI) sur la place des patients partenaires ». Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 2 octobre 2025: Payne M., Haas F., « Le partenariat patient dans l’enseignement en orthophonie: l’exemple de Nice ». Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 2 octobre 2025: Rubinstein S., Tisseur M., « Enseigner en partenariat: défis et enjeux« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 1er octobre 2025: Haas F., Pourrat I. « Le partenariat au CERES, centre d’éducation thérapeutique destinée aux personnes vivant avec des problèmes de surpoids« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 1er octobre 2025: Balez E., Benattar J.-M., Flora L., « La plateforme numérique/AppS de santé mobile Avec P pour les patients, proches, professionnels de santé en formation et en exercice ». Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 30 septembre 2025: Tisseur M., Rubinstein S., « Devenir patient partenaire accompagnant dans les soins« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 30 septembre 2025: Gilquin J., Martino J., « Partenariat patient lors dun parcours en thérapie cognitive comportementale« . Semaine du partenariat du 29 septembre au 5 octobre, faculté de médecine, Université Côte d’Azur.
Le 23 juin 2025: Benattar J.-M., Flora L. « Habiter le monde à partir de l’Art du soin en partenariat à travers une vision interdisciplinaire, tentative ». Journée d’étude du Laboratoire International Associé Arts, Société, Médiations, Environnement (LIA-ASME) sur les enjeux et formes contemporaines de la cohabitation, Université Côte d’Azur.
Le 13 juin 2025: Rubinstein S., Tisseur C. « Tandem de partenariat dans l’enseignement en Sciences Infirmières – Développer la réflexivité des étudiants dans les soins en psychiatrie et en santé mentale », 5ème colloque sur l’implication des patients en formation en sciences de la santé, Faculté de médecine, Université de Rennes.
Le 27 mai 2025: Audibert S., Tisseur C. Pour une éthique du prendre soin : la place des patients partenaires dans la formation à la collaboration interprofessionnelle. Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 27 mai 2025: Vanier M-C., Flora L, Boivon M.-C.. Comment utiliser le référentiel pancanadien 2024 de compétences pour l’avancement de la collaboration en santé et services sociaux ? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 27 mai 2025: Las Vergnas O., Flora L, Jouet E. Faut-il revisiter la visite hospitalière au lit du malade, pour améliorer l’image donnée aux futurs
praticiens de la relation médecin – malades ? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 26 mai 2025: Flora L, Pouillon M.. Comment intégrer des Examens Cliniques Observables Structurés (ECOS) formatifs dans la validation
des stages de 2eme cycle des études medicales? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 26 mai 2025: Flora L, Gaspérini F. Comment proposer un séminaire d’enseignement sur le soin à ou avec la personne âgée? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 26 mai 2025: Flora L, Munck S. . Quelle place de l’environnement numérique en pédagogie médicale, en sciences de la santé? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 26 mai 2025: Flora L, Munck S. Comment former autrement à la communication en pédiatrie avec l’immersion 360° au service de l’apprentissage interprofessionnel et du partenariat-patient? Colloque international Francophone de Pédagogie Médicale et de sciences de la santé, Université d’Orléans, du 26 au 28 mai.
Le 11 février 2025 : Flora L., Benattar J.-M. « La médecine narrative au prisme de l’Art du Soin en partenariat avec le patient développé par le Centre d’Innovation du Partenariat avec les Patients et le Public« . Chaire de médecine narrative. Conférence en ligne.
Le 31 janvier 2025 : Flora L., Munck S. Séminaire Immersion 360°, Colloque de clôture pour la France de la recherche Européenne ERASMUS + pour la recherche formation d’une plateforme numérique d’immersion à 360° d’apprentissage de la compétence de communication en pédiatrie d’enseignement à la collaboration interprofessionnelle en partenariat avec le patient et un proche. Table ronde conclusives avec Frédérique Haas, patiente partenaire avec le CI3P, Sébastien Audibert, patient partenaire avec le CI3P, Franck Dufour, spécialiste en pédagogique numérique, Université Côte d’Azur. Hôtel Saint Paul, Nice.
Le 27 janvier 2025 : Flora L., Regard des usagers et le parcours des maladies cardiovasculaires et associées sous l’angle de la pertinence : Les patients partenaires avec le CI3P et leur impact en 180 secondes dans le cadre d’une table ronde avec Catherine GRENIER, Directrice des assurés de la CNAM et avec Docteur Philippe Samama et Docteur Henri Escojido, Journée pertinence organisé par l’Agence Régionale de Santé de Provence Alpes Côte d’Azur. 6Mic, 100 rue Pascal Duverger, 13090 Aix-en-Provence.
Le 23 janvier 2025 : Dans C., Flora L., Fernandez N. {Patient partenaire dans la construction de dispositifs pédagogiques et patients partenaire pédiatriques}.Colloque « Communiquer et collaborer avec l’enfant pour les soins: quand le projet simu-immersion répond à un défi de la formation en santé , en clôture pour la Belgique de la recherche Européenne ERASMUS + pour la recherche formation d’une plateforme numérique d’immersion à 360° d’apprentissage de la compétence de communication en pédiatrie d’enseignement à la collaboration interprofessionnelle en partenariat avec le patient et un proche.HELMo, Campus de l’Ourthe, Liège, Belgique..
——————————————————————————————————–
Le 16 décembre 2024 : Flora L. Médiateurs de santé pairs, pairs aidants, patients partenaires : des tandems de partenariat médecins patients en milieux cliniques. 4ème colloque de recherche juridique et éthique sur la place du patient dans le système de santé au 21ème siècle. Campus Condorcet, Paris-Aubervilliers.
Le 16 décembre 2024 : Rubinstein S. La rétribution du savoir expérientiel : entre le quasi bénévolat de la pair-aidance et la difficulté de rémunération des patients partenaires. 4ème colloque de recherche juridique et éthique sur la place du patient dans le système de santé au 21ème siècle. Campus Condorcet, Paris-Aubervilliers.
Le 16 décembre 2024 : Darmon D. Mot d’introduction à ce 4ème colloque de recherche juridique au de l’axe de recherche sur la pace du patent au 21ème siècle. 4ème colloque de recherche juridique et éthique sur la place du patient dans le système de santé au 21ème siècle. Campus Condorcet, Paris-Aubervilliers.
Le 22 novembre 2024 : Munck S. Élaboration d’un référentiel de compétences en communication en pédiatrie en partenariat avec le patient : consensus par la méthode Delphi. 24 ème colloque du Collège National des Médecins Généralistes Enseignants ( CNGE), Palais des congrès et de la musique, Strasbourg.
Le 14 octobre 2024 : Flora L., Audibert S. Haas F., Coussement Y. Enjeux de formation de formateur pour les patients partenaires impliqués dans l’approche collaborative interprofessionnelle en partenariat avec les patients. journée sur la Collaboration interprofessionnelle en santé numérique et en santé publique France Québec organisée en bimodale (présentiel-visioconférence). Université Côte d’Azur-Université Laval.
Le 26 septembre 2024 : Flora L., Fernandez N., Schaad-Noble B., Dans C., Meneses-Lerin L., Las Vergnas O., Darmon D. « Exploration des dimensions ontologiques, épistémologiques et éthiques pour favoriser un changement de paradigme afin de pérenniser les pratiques de soin en partenariat, Symposium. 4ème colloque international sur les partenariat de soin avec les patients, Lyon, Grenoble, Vienne, Clermond-Ferrand, 25-27 septembre 2024.
Le 26 septembre 2024 : Flora L., Benattar J.-M., Des tandems de partenariatmédecins patients en milieux cliniques. 4ème colloque international sur les partenariat de soin avec les patients, Lyon, Grenoble, Vienne, Clermond-Ferrand, 25-27 septembre 2024.
Le 25 septembre 2024 : Flora L., Benattar J.-M., Dans C., Jouet E., Anhorn P., Tourette-Turgis C. « Créer des réseaux comme levier de chemin des possibles au partenariat« . 4ème colloque international sur les partenariat de soin avec les patients, Lyon, 25-27 septembre 2024.
Le 12 septembre 2024 : Flora L., Darmon D “Digital Epidemiology and partnership with patients and citizen”. Digital Epidemiology:2-day of Conference Masterclass, September 12th & 13th, 2024. Côte d’Azur University.
Le 4 septembre 2024 : Bardet J.-D., Schneider-Voirol M.-P, Kaufmann B., Flora L, Standaert A., Youl E. N H.; Vanier M.-C., Janoly-Dumenil A. Advancing Interprofessional Education in Pharmacy in French-speaking countries: Insights from CIDPHARMEF Survey. 82ème FIP World Congress of Pharmacy and Pharmatical Sciences, Cap Town, South Africa, 1-4 septembre 2024.
Le 7 août 2024 : Flora L. « Se former à l’Art du Soin en partenariat par et grâce à la narration« . Colloque de Cerisy sur le thème Histoire de vie, récits et savoirs expérientiels en formation et santé, Chateau de Cerisy 2-8 août 2024.
Le 28 juin 2024 : Flora L, Benattar J.-M. Clarification du champ partenariat patient et place de l’ETP. Journée Partenariat Patient ETP… et plus, organisé par le CRES PACA. City Center Centre de conférence · 2 Rue Henri Barbusse, Marseille.
Le 13 juin 2024 : Flora L. Développer la culture du partenariat de soin avec les patients et leur proches. Colloque du Centre National des Arts et Métiers (CNAM) de Paris organisé par la chaire de Gestion des Services de Santé du CNAM sur le Pouvoir d’agir des usagers en France et au Québec : partage de connaissances pour une plus grande démocratie en santé.
![]() Le 6 juin 2024 : Castello L., Hache G., Raynault A., Bouchez T., Munck S., Simard-Saint-Pierre E., Larive M., Flora L., Benattar J.-M., Audibert S., Cartaut S., Tisseur C., Payne M. Co Construire un design pédagogique capacitant pour la collaboration interprofessionnelle en santé : iES Collab, Congrès international francophone de pédagogie des sciences de la santé (CIFPSS) 2024 à la faculté de médecine de Marrakech, Maroc, 5-6-7 juin 2024.
Le 6 juin 2024 : Castello L., Hache G., Raynault A., Bouchez T., Munck S., Simard-Saint-Pierre E., Larive M., Flora L., Benattar J.-M., Audibert S., Cartaut S., Tisseur C., Payne M. Co Construire un design pédagogique capacitant pour la collaboration interprofessionnelle en santé : iES Collab, Congrès international francophone de pédagogie des sciences de la santé (CIFPSS) 2024 à la faculté de médecine de Marrakech, Maroc, 5-6-7 juin 2024.
Le 3 mai 2024 : Flora L., Benattar J.-M., Darmon D. {Rencontre des citoyens : patients, proches, professionnels de santé futurs et en exercice de l’université à la cité par va et vient organisé par une entité dédiée}. 3ème congrès International du Réseau Francophone pour la responsabilité sociale, Faculté de médecine, de maïeutique et de sciences de la santé de Strasbourg, 2, 3, 4 mai 2024.
Le 3 mai 2024 : Flora L., Darmon D. {Développer un écosystème numérique de soutien des soins des territoires géographiques intégrant les données environnementales : un enjeu de soutien public et de responsabilité social de l’université}. 3ème congrès International du Réseau Francophone pour la responsabilité sociale, Faculté de médecine, de maïeutique et de sciences de la santé de Strasbourg, 2, 3, 4 mai 2024.
Le 22 avril 2024: Schneider-Voirol M.-P, Vanier M.-C., Flora L., Kaufmann B., Standaert A., Youl E. N H.; Vanier M.-C., Janoly-Dumenil A.3ème webinaire sur la formation à la collaboration interprofessionnelle en partenariat avec les patients. Conférence organisée par un groupe de travail missionné par la conférence des doyens de facultés de pharmacies des universités francophones (CIDPharmef), soutenu par la conférence des doyens de facultés de médecine des universités francophones (CIDMedF) et par l’assemblée des présidents des universités francophones (AUF).
Le 11 avril 2024: Flora L. Entre expérience et expertise: itinéraire des patient partenaires. Journée d’étude organisé par les étudiants du master politiques de santé de sciences po Grenoble sur le thème {rôles et savoirs des patients: quelle place dans le système de santé}, Sciences Po Grenoble
Le 27 mars 2024: Flora L. La formation des patients partenaires. Séminaire santé numérique. Université de Rouen, séminaire soutenu par France 2023, l’agence Nationale de de la Recherche (ANR), les 26 & 27 Mars 2024.
Le 26 mars 2024 : Flora L. Le partenariat de soin avec les patients ou le modèle de Montréal. séminaire « Jean-Louis Signoret” , Université de Caen, un événement annuel organisé par l’Unité Inserm “Neuropsychologie et neuro-imagerie de la mémoire, les 26, 27 & 28 Mars 2024.
Le 21 mars 2024 : Flora L., Benattar J.-M., L’Art du Soin en partenariat avec le patient, un art d’habiter le monde et d’être habité, tant individuellement que collectivement. Journées du Laboratoire International Associé « Art, société et mieux être » entre les universités Laval à Québec et Côte d’azur, table ronde internationale.
Le 20 février 2024 Vanier M.-C., Flora L., Schneider-Voirol M., Hache G., Janoly-Dumenil A., Standaert A., Bardet J.-D. Qu’est-ce que l’interprofessionnalité : focus sur la pratique collaborative avec les pharmaciens et pharmaciennes et compétences à développer. Webinaire organisé pour les conférences des doyens de pharmacie et de médecine des universités francophones sous l’égide de l’assemblée des présidents d’universités francophones.
Le 12 mars 2024: Laroussi-Libeault L., Coussement Y., Hache G. Dory A. S’entendre sur un langage commun pour une décision partagée en partenariat avec le patient: et si on commençait par les termes de la pharmacie clinique ? 20ème congrès de la Société Française de la Pharmacie Clinique (SFPC), Centre des congrès Pierre Baudis, Toulouse.
Le 20 février 2024 Vanier M.-C., Flora L., Schneider-Voirol M., Hache G., Janoly-Dumenil A., Standaert A., Bardet J.-D. Qu’est-ce que l’interprofessionnalité ? Focus sur la pratique collaborative avec les pharmaciens et pharmaciennes et compétences à développer. Webinaire organisé pour les conférences des doyens de pharmacie et de médecine des universités francophones sous l’égide de l’assemblée des présidents d’universités francophones.
——————————————————————————————————–
Le 11 décembre 2023 : Flora L., Darmon D. « Les nouvelles technologies au service du maintien à domicile et le living lab d’université Côte d’Azur au sein de l’Université Européenne Ulysseus) » Journée porte ouverte au sein du mois de la silver-economy en région sud. Livinglab Ulysseus, 27 rue du professeur Delvalle, Nice.
Le 4 décembre 2023 : Flora L. (2023). Un Consortium interuniversitaire pour la reconnaissance de VAE des savoirs issus de la vie avec la maladie ou de situation de handicap au niveau national et au sein des universités. 3ème colloque de recherche juridique sur la place du patient au 21ème siècle, à l’ère du partenaire sur les question de la rétribution et de la professionnalisation de patients au service de l’intérêt général. Livinglab Ulysseus d’Université Côte d’Azur, 27 avenue du professeur Delvalle, Nice.
Le 4 décembre 2023 : Dellamonica J. (2023). Introduction du doyen de la faculté de médecine d4université Côte d’Azur du colloque et de l’importance du sujet. 3ème colloque de recherche juridique sur la place du patient au 21ème siècle, à l’ère du partenaire sur les question de la rétribution et de la professionnalisation de patients au service de l’intérêt général. Livinglab Ulysseus d’Université Côte d’Azur, 27 avenue du professeur Delvalle, Nice.
Le 4 décembre 2023 : Darmon D. (2023). Introduction du co-directeur médecin du CI3P du colloque et de laplace des patients partenaires dans l’enseignement de la médecine et des sciences de la snté, dans les millieux du Soin et dans la recherche . 3ème colloque de recherche juridique sur la place du patient au 21ème siècle, à l’ère du partenaire sur les question de la rétribution et de la professionnalisation de patients au service de l’intérêt général. Livinglab Ulysseus d’Université Côte d’Azur, 27 avenue du professeur Delvalle, Nice.
– Le 30 novembre 2023 : Flora L., Gasperini F. (2023). {Innover pour enseigner les soins aux patients âgés, un séminaire renouvelé pour les DES 2}} Colloque du CNGE (Collège National des médecins Généralistes Enseignants), Lyon, 29/11 au 1er/12/2023.
– Le 29 novembre 2023 : Flora L. (2023). Le patient partenaire : le jeu du savoir expérientiel Congrès SEGAMED, Université Côte d’Azur.
Le 16 novembre 2023 :Benattar J.M., Schoene M., Courné T. Il était une fois… La philosophie de la médecine narrative en ETP, Congrès AFEMI, Lille.
Le 16 novembre 2023 : Flora L. Le savoir expérientiel: de quoi parlons nous ? Colloque sur le thème Parcours de reconstruction post-traumatique : Victimes-Patients, Familles, Professionnels, Qu’avons-nous à apprendre les uns des autres ? Evènement organisé par le Centre Régional du psychotraumatisme (CRP) de nouvelle aquitaine sud. Cinéma CGR, Bordeaux, les 16 & 17 novembre 2023.
Le 12 octobre 2023: Flora L., Darmon D. « Généalogie du partenariat de soin avec le patient de ses débuts sur l’Ile de Montréal à son retour en France« . Audition auprès du Haut Conseil pour l’Avenir de l’Assurance Maladie (HCAAM). Conférence en ligne.
Le 22 septembre 2023 : Flora L. Le patient partenaire engagé dans ses soins, dans le Soin , in Healthcare Week Luxembourg, par la fédération des hôpitaux du Luxembourg, Lux Expo the Box, Ville de Luxembourg, 21-22 septembre.
Le 15 septembre 2023 : Schaad B., Flora L., Favereau E., Gruson D., Rechtman R. Dauchi S. (2023). Comment préserver l’hospitalité de l’hôpital au coeur du système de santé : une discussion autour de l’ouvrage collectif (In)hospitalité hospitalière, évènement organisé par la Revue Médicale Suisse en collaboration avec Cairn.
Le 15 juin 2023 : Flora L., Schaad B., Favereau E., Gruson D., Rechtman R. Dauchi S. (2023). Comment préserver l’hospitalité de l’hôpital au coeur du système de santé : une discussion autour de l’ouvrage collectif (In)hospitalité hospitalière, Revue Médicale Suisse en collaboration avec Cairn, Table ronde en ligne filmée accessible en cliquant ici.
Le 9 juin 2023 : Flora L., Bouchez T., Haas F., Benattar J.-M., Chao-Boggero C., Darmon D. (2023). Organiser la participation des patients formateurs de la pédagogie médicale aux sciences de la santé. 4eme Colloque sur l’engagement des patients dans les formations en santé, le 9 juin 2023, faculté de médecine de l’Université Sorbonnes Paris Nord Bobigny (France).
Le 9 juin 2023 : Flora L. , Pouillon M., Coussement Y., Benattar J.-M. , Rousselin L., Filali S., Rubinstein S., Bouchez T., Haas F., Gasperini F., Mendjisky N., Darmon D. (2023). Mobiliser les patients dans les Examens Cliniques Observables Structurés (ECOS) au cœur de la réforme de 2ème cycle des études de médecine. 4eme Colloque sur l’engagement des patients dans les formations en santé, le 9 juin 2023, faculté de médecine de l’Université Sorbonne Paris Nord Bobigny (France).
Le 1er juin 2023 : Flora L., Benattar, J.-M., Développer l’esprit critique des étudiants en médecine par l’analyse sémiologique de messages audiovisuels, Forum International de pédagogie en sciences de la santé, 31/05-2/06/2023, Montréal, Québec Canada.
![]() Le 31 mai 2023 : Flora L., Benattar, J.-M. Bouchez T., Filali S., Darmon D. Intégrer des ECOS réalisés en partenariat avec les patients en fin de stage en second cycle : Fruit d’une recherche formation, Forum International de pédagogie en sciences de la santé, 31/05-2/06/2023, Montréal, Québec Canada.
Le 31 mai 2023 : Flora L., Benattar, J.-M. Bouchez T., Filali S., Darmon D. Intégrer des ECOS réalisés en partenariat avec les patients en fin de stage en second cycle : Fruit d’une recherche formation, Forum International de pédagogie en sciences de la santé, 31/05-2/06/2023, Montréal, Québec Canada.
Le 17 mai 2023 : Flora L., Munck S. présentation de la collaboration interprofessionnelle en partenariat avec le patient développée et en développement avec le CI3P au sein du DERMG d’Université Côte d’Azur et conclusion de la session francophone du colloque, séance de clôture, Collaborating across borders VIII Conférence – May 16-18, 2023 , Toronto, Ontario, Canada [Virtual conference].
Le 14 avril 2023 : Benattar Y., Toth H., Benattar J.-M., Flora L., Nos gestes, nos soins : une recherche performance proposant de nouvelles archives de santé. Canada’s Annual National Health Humanities Conference, April 13-14, 2023, Quebec City, Canada.
![]() Le 13 avril 2023 : Flora L., Chao-Boggero-C., Benattar, J.-M. L’enseignement de l’Art du Soin en partenariat avec le patient : Utopie ou nécessité ?. Canada’s Annual National Health Humanities Conference, April 13-14, 2023, Quebec City, Canada.
Le 13 avril 2023 : Flora L., Chao-Boggero-C., Benattar, J.-M. L’enseignement de l’Art du Soin en partenariat avec le patient : Utopie ou nécessité ?. Canada’s Annual National Health Humanities Conference, April 13-14, 2023, Quebec City, Canada.
Le 9 mars 2023 : Flora L. Parcours de soins psychiatrique, projet de vie – Engagement du patient et place des aidants, Webinaire sur le thème de la psychiatrie organisé par la Fédération Hospitalière de France (FHF)
Le 12 janvier 2023 : Flora L. Patients, Caregivers, clinicians – researchers relationships : how can we work together. Scientific Conference : Intervention research : a strategy to reduce cancer burden. Oncolille Institute, CHU de Lille, Lille, France.
———————————————————————————————
Le 15 décembre 2022 : Flora L., Bouchez T. Darmon D. « Mobiliser les patients dans les Examens Cliniques Observables Structurés (ECOS) au cœur de la réforme du 2ème cycle d’enseignement des études de médecine générale« . 22ème congrès national du collège académique des enseignants en médecine générale (CNGE), Grand palais de Lille. 14 au 16 décembre 2022
Le 15 décembre 2022 : Darmon D., Flora L., Bouchez T. « Enseigner l’ETP en tandem de partenariat au cours de l’internat de médecine générale« . 22ème congrès national du collège académique des enseignants en médecine générale (CNGE), Grand palais de Lille. 14 au 16 décembre 2022
Le 30 novembre 2022 : Flora L. « Pas de qualité sans éthique, le partenariat de soin avec le patient comme élément pertinent du respect de l’éthique et apport qualitatif dans la relation, dans les relations : L’exemple des tandems de partenariat médecins patients dans les consultations à travers la clinique’. Le 30 novembre aux Journées Internationales de la Qualité Hospitalière et en Santé, organisées par la Fédération Hospitalière de France, Espace Jean Monnet, Paris, les 29 & 30 novembre 2022.
Le 25 novembre 2022 : Flora L., Benattar J.M. Darmon D. L’Art comme médiateur d’un Art du soin du soin en partenariat avec les patients, une approche développée par le Centre d’innovation du Partenariat avec les Patients et le Public (CI3P). La grande conférence du Laboratoire international Associé (LIA) Art et société de Québec.
Le 21 octobre 2022 : Flora L., Verkest E. » Des modalités partenariales avec les personnes à l’épreuve de psychotraumatismes », Colloque Trauma et résilience. Centre Universitaire Méditerranéen, Nice.
Le 6 octobre 2022 : Flora L., Darmon D., Benattar J.-M. Penser et concevoir un ecosystème d’implantation du partenariat de soin avec les patients en soins primaires. 3ème colloque international sur le partenariat de soin avec les patients. Ecole des Hautes Etudes en Santé publique (EHESP), Rennes, 5, 6, 7 octobre 2022.
Le 6 octobre 2022 : : Laroussi-Libeault L., Lefèvre S.-C., Benattar J.-B., Darmon D., Flora L. Performance issue d’un partenariat organisé au cours de la formation à l’Art du Soin en partenariat avec le patient entre une patiente partenaire et un étudiant en psychologie. 3ème colloque international sur le partenariat de soin avec les patients. Ecole des Hautes Etudes en Santé publique (EHESP), Rennes, 5, 6, 7 octobre 2022.
Le 5 octobre 2022 : Flora L., Benattar J.-M., Fauré S., Desserme R., Rousselin L., Halloy A., Guillot N., Claessens A., Darmon D. Les Diplômes universitaire Art du Soin en partenariat avec le patient et la responsabilité sociale des universités. 3ème colloque international sur le partenariat de soin avec les patients. Ecole des Hautes Etudes en Santé publique (EHESP), Rennes, 5, 6, 7 octobre 2022.
Le 29 septembre 2022 : Tourette-Turgis C., Flora L., Merle R. »Présentation du consortium inter universitaire* engagé dans la VAE des patients » Séminaire en ligne sur « , Les 20 ans de la démocratie en santé : les modes d’intervention des patient·es dans le système de santé » organisé par la filière FIMARAD et l’Université des Patients – Sorbonne en partenariat avec Comment Dire
Le 23 septembre 2022 : Flora L., Darmon D., Bouchez T., Verkest E., Coussement Y., Benattar J.-M., Ravot M., Gaspérini F., Rousselin L., Margo C., Rubinstein S., Danelsky C., Haas F., Casta C., Munck S.. « Développer une culture du soin entre professionnels de santé, du médico-social, des patients, proches, tous citoyens : le partenariat de soin avec les patients et le public« . 2ème Congrès International du RIFRESS : Réseau International Francophone pour la Responsabilité Sociale en Santé, Bruxelles, Belgique. 21-24 septembre 2022
Les 2 & 3 septembre 2022 : Flora L : animations de table rondes sur greffe et pandémie avec Philippe Barrier, Maria Jesus Cabral, Benjamin Sylvestre & jean-Michel Benattar le 2 septembre et entre Philippe Barrier et Marie-France Mamzer avec le public le 3 septembre sur la greffe, le don, les professionnels, le donneur et sa famille, le receveur, le législateur. 3ème séminaire international inspiré de la médecine narrative sur le thème Greffe et pandémie, Faculté de médecine, Université Côte d’Azur, Nice.
Le 16 juillet 2022. Desserme R., Benattar J.-M., Flora L., » Je mange donc je suis » d’après des textes de Roland Barthes, suivi d’un débat précédé ce que dit la sciences sur l’alimentation dans la série d’été des contes d’apéros du Théâtre National de Nice.
Le 15 juillet 2022, Benattar J.-M., Flora L., Desserme R., Yves Coussement, » L’éthique de la relation de Soin (inspirée des conférences gesticulées)« , Saorgue, 5ème festival des passeurs d’humanité, vallée de la Roya, Alpes maritimes, du 12 au 17 juillet 2022.
Le 23 juin 2022 : Flora L., Une perspective patient de la médecine intégrative donnant une place aux Interventions Non Médicamenteuses : . 10ème congrès scientifique sur les interventions non médicamenteuses (INM), 23 & 24 juin 2022, Paris, Vivacity, rue de Bercy. Un évènement organisé par l’INSERM.
Le 10 juin 2022 : Bour C., Benattar J.-M., Légaré F., Darmon D., Flora L., « Dissemination of shared decision support knowledge in popular education and medical training around cancer screening« . Preventing Overdiagnosis 2022 conference, 9-12 June 2022, University of Calgary, Alberta, Canada.
Le 10 juin 2022 : Benattar Y., Toth H., Ravot M. (2022). La recherche création « Nos gestes nos soins« . 3ème Focus, le salon des écritures alternatives en sciences sociales. MUCEM de Marseille, les 9 & 10 juin 2022.
Le 10 juin 2022 : Benattar Y., Toth H., Mendisky N. Fauré N., Ravot M. (2022). « Nos gestes, nos soins« , 9e Congrès du COLHUM – Gestes, pratiques, mémoires : trente ans d’humanités médicales. 9-10 juin 2022 Strasbourg (France)
Le 31 mai 2022 : Vanier M.C., Flora L., Bouchez T. » « Les pratiques interprofessionnelles : aspects théoriques ». Conférence internationale des doyens des facultés de pharmacie d’expression française Interprofessionnalité et soins pharmaceutiques : Quelles pratiques professionnelles pour quelles pédagogies ? 31 mai et 1er juin 2022: Campus universitaire de Saint Martin d’Hères, Grenoble, France.
Le 16 mars 2022 : Hache G., Flora L., Benattar J.-M., Salat E., Merle R. Table ronde de clôture « quelles implications pour quels apprentissages dans l’enseignement avec les patients« , 19ème Congrès de la Société Française de Pharmacie Clinique (SFPC). Palais de la musique et des congrès de Strasbourg, les 14, 15, 16 mars 2022.
————————————————————————————————
Le 15 octobre 2021 : Benattar J.-M., Ravot M, Flora L., Darmon D.,., « Une entité dédiée à la mobilisation des patients au cœur d’une faculté de médecine : Le Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P), point d’étape« . 3ème Colloque interuniversitaire sur l’engagement des patients dans la formation médicale, le 15 octobre 2021, Faculté de Médecine de Montpellier.
Le 15 octobre 2021 : Guillot N., Ravot M., Pop C., Ravot M., Benattar J.-M., Flora L., Darmon D. « La participation à la réforme du 2ème cycle des études de médecine à travers les ECOS mobilisant des patients formateurs du Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P)« . 3ème Colloque interuniversitaire sur l’engagement des patients dans la formation médicale, le 15 octobre 2021, Faculté de Médecine de Montpellier.
Le 15 octobre 2021 : Benattar J.-M.,Ravot M., Flora L., Darmon D., « La participation des patients formateurs au Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P) en temps de covid-19« . 3ème Colloque interuniversitaire sur l’engagement des patients dans la formation médicale, le 15 octobre 2021, Faculté de Médecine de Montpellier.
Le 15 octobre 2021 : Bouchez T., Ravot M., Flora L., Darmon D. « L’accompagnement de thèse de médecine générale avec des patients, nouvelle piste pédagogique de partenariat de soin avec le patient« . 3ème Colloque interuniversitaire sur l’engagement des patients dans la formation médicale, le 15 octobre 2021, Faculté de Médecine de Montpellier.
Le 13 octobre 2021 : Jarno P., Citrini M., Flora L., Molimard L., Zucchello A., André Vert J. Kerrer M. « L’engagement des patients, des usagers« . Table ronde de Haute Autorité de santé au sujet de la recommandation sur l’engagement des usagers dans le système de santé et médicosocial du 22 septembre 2020 », Congrès de la Société Française de Santé Publique (SFSP) Futuroscope de Poitiers.
Le 6 octobre 2021 : Flora L., Benattar J.-M., Darmon D. (2021). « The art of Cure and Care developed the center for innovation in patient and public partnership (CI3P) in teaching, care services dans research« . 1st North American conference on integrated Care patients includ, 4th-7th october 2021, Toronto, Canada.
Le 6 octobre 2021 : Flora L., Benattar J.-M., Darmon D. (2021). »Patient engagement process implemented by Center for innovation in patient and public partnership (CI3P), in education, care and research« . 1st North American conference on integrated Care patients includ, 4th-7th october 2021, Toronto, Canada.
Le 5 octobre 2021 : Flora L., Darmon D., Dufour J.C. (2021). » A mobilheath co-evalued by physicians and patients integrated to the medical consultation through decision support for care in the patient’s life« . 1st North American conference on integrated Care patients includ, 4th-7th october 2021, Toronto, Canada.
Le 24 septembre 2021 : Flora L. « La place des patients dans la recherche« . Séminaire d’été sur la recherche qualitative médicale par le le ECSTRRA team, du laboratoire INSERM U1153, de l’Université Sorbonne Paris Cité (CRESS) , Hôpital de la Pitié Salpétrière, Paris, 21-24 septembre 2021.
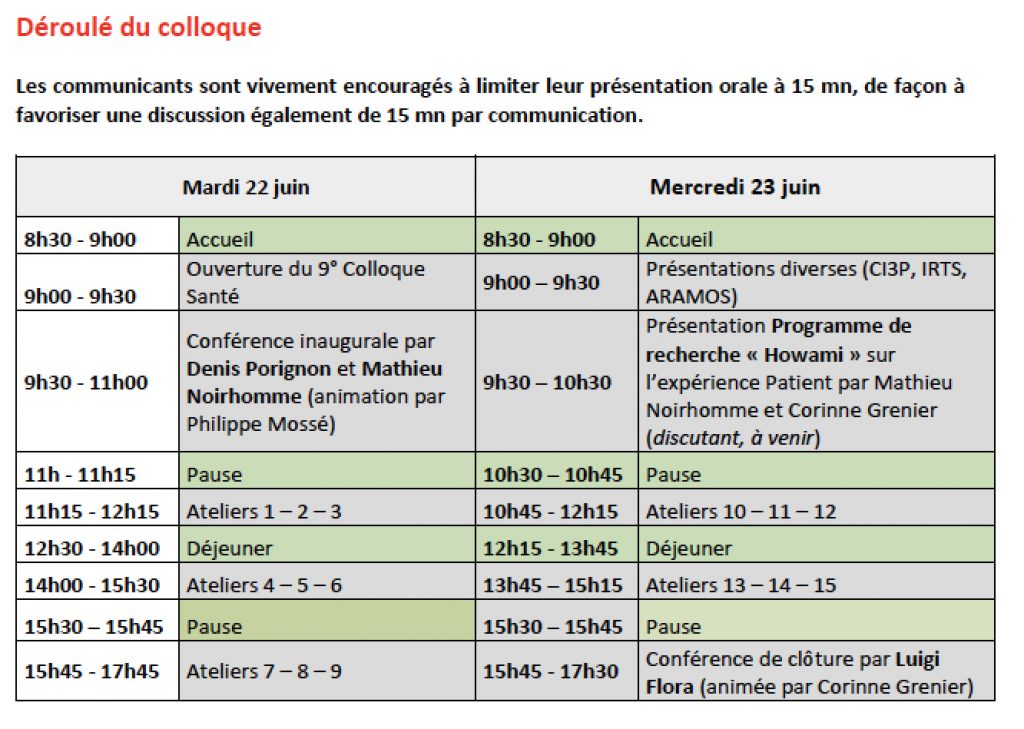
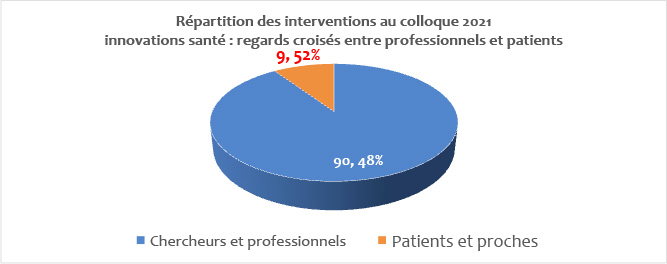
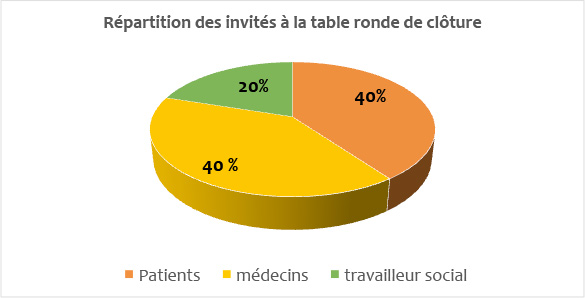
Le 23 juin 2021 : Luigi Flora, Jean-Michel Benattar CI3P (France) : Participation à la table ronde de clôture du 9ème colloque Innovation et santé de Marseille, avec Bernard Denis de l’UFPP, Laurence Verneuil d’ECSTRAA (Inserm, Université de Paris), et Yves Couturier de l’Université de Sherbrooke au Québec, un évènement organisé par KEDGE en association avec ARAMOS, l’IRTES PACA et le CI3P, Ecole de commerce Kedge, Campus Luminy, Marseille
Le 23 juin 2021 : Luigi Flora, CI3P (France) : Un Centre d ‘Innovation du partenariat avec les patients et le public, pour quoi faire?. 9ème colloque Innovation et santé de Marseille, organisé par KEDGE en association avec ARAMOS, l’IRTES PACA et le CI3P, Ecole de commerce Kedge, Campus Luminy, Marseille.
Le 9 avril 2021: Luigi Flora, CI3P (France). » Les savoirs expérientiels issus de la vie avec la différence, avec des troubles psychiques« . Webinaire inscrit dans un cycle de réflexion sur les savoirs expérientiels organisé conjointement par le centre Collaborateur de l’Organisation Mondiale de la Santé Europe en santé mentale (CCOMS), le PSYCOM à Paris et le groupe d’entraide Mutuelle (GEM) les Chtits Bonheurs à Ronchin en vue de la constitution d’un rapport à produire pour l’Organisation Mondiale de la Santé fin 2021.
Le 8 avril 2021: Luigi Flora (CI3P), Université Côte d’azur. Côte d’Azur – Découverte de l’humanité par la vulnérabilité : de la stimulation du don artistique au don vers autrui. Colloque sur Le Don. Poétiques et pratiques Xe Rendez-vous de la Critique Porto– FLUP/APEF. Portugal, Les 8 & 9 avril 2021.(Colloque organisé en ligne avec la chaire des humanités médicales de l’université de Lisbonne)
Le 8 avril 2021: Jean-Michel Benattar, Thomas Chansou (CI3P, Université Côte d’Azur – Maison de la médecine et de la Culture (MMC)) – Soigner, enseigner le soin, c’est donner de soi. En partenariat, c’est pour et avec l’autre. Une séquence de co-enseignement de l’exercice médical par la médiation artistique et les savoirs expérientiels du patient en partenariat avec lui. Colloque sur Le Don. Poétiques et pratiques Xe Rendez-vous de la Critique Porto– FLUP/APEF. Portugal, Les 8 & 9 avril 2021.(Colloque organisé en ligne avec la chaire des humanités médicales de l’université de Lisbonne)
Le 8 avril 2021: Luigi Flora (CI3P) « L’altruisme de la personne consciente de sa vulnérabilité comme une compétence de patient ou la pratique du don« . le 8 avril 2021. Le Don. Poétiques et pratiques Xe Rendez-vous de la Critique Porto– FLUP/APEF. Portugal, Les 8 & 9 avril 2021. (Colloque organisé en ligne avec la chaire des humanités médicales de l’université de Lisbonne)

Le 7 avril 2021 : Luigi Flora, CI3P (France) « Si j’attrape la Covid, lisez ceci ! » mesures anticipées en temps de pandémie. Webinaire modéré par Philippe Anhorn du Réseau de Santé de la Région de Lausanne (RSRL), membre de l’Alliance sans frontières pour le partenariat de soin avec le patient, un évènement organisé par l’Association latine d’Analyse de Système de Santé (ALASS) .
————————————————————————-
Le 4 décembre 2020 : Sébastien Rubinstein, ancien médiateur de santé pair, patient partenaire avec le CI3P et étudiant au Universitaire Art du Soin en partenariat avec le.s patient.s en 2020 ainsi que doctorant en droit de la santé au sein du CRJP8. » Être médiateur de santé pair, pair aidant en France, le paradoxe de la professionnalisation des patients ». 1er Colloque international coorganisé par le Centre de Recherche Juridique de l’Université Paris 8 (CRJP8) et le Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P), Centre de Recherche de l’Université Paris 8 – Paris Lumières.
Le 4 décembre 2020 : David Darmon, Pr de médecine, CI3P, RETINES, DERMG. » L’exercice médical à travers les mutations et l’émergence du partenariat de soin avec le patient« . 1er Colloque international coorganisé par le Centre de Recherche Juridique de l’Université Paris 8 (CRJP8) et le Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P), Centre de Recherche de l’Université Paris 8 – Paris Lumières.
Le 4 décembre 2020 : Luigi Flora, CI3P; « De la création d’un contexte du partenariat de soin avec le patient possible pour chaque citoyen, chaque patient au contact de système de santé à la professionnalisation de patients au service de l’intérêt général dans le système de santé ». Congrès sur la place et le.s statut.s du malade au 21ème siècle. 1er Colloque international coorganisé par le Centre de Recherche Juridique de l’Université Paris 8 (CRJP8) et le Centre d’Innovation du Partenariat avec les Patients et le Public (CI3P), Centre de Recherche de l’Université Paris 8 – Paris Lumières.
Le 29 septembre 2020 : David Darmon, Pr de médecine, CI3P, RETINES, DERMG, « RETInES : un laboratoire de recherche interdisciplinaire en partenariat avec le.s patient.s« . Les journées internationales sur le partenariat de soin avec le patient en lignes organisées les 28 et 29 septembre 2020.
Le 28 septembre 2020 : Stéphanie Fauré, Fréderique Haas, Diplômées Universitaire Art du Soin en partenariat avec le.s patient.s en 2020 & 2019, devenues membre de l’équipe pédagogique du DU (2020) « Notre retour d’expérience sur cette formation et le déploiement vers le partenariat« . Les journées internationales sur le partenariat de soin avec le patient en lignes organisées les 28 et 29 septembre 2020.
Le 28 septembre 2020 : Nathalie Maurel, Diplômée Universitaire Art du Soin en partenariat avec le.s patient.s en 2019 (2020) « De la participation à la formation à l’Art du soin en partenariat avec le patient à la participation en tandem médecin patient à la lecture éthique en bibliothèque de faculté de médecine« . Les journées internationales sur le partenariat de soin avec le patient en lignes organisées les 28 et 29 septembre 2020.
Le 28 septembre 2020 : Eric Balez, patient partenaire auprès du CI3P et membre de l’Association François Aupetit (AFA) (2020); « Accompagner les patients et les établissements de santé à l’E-ETP et l’E-accompagnement à partir d’une plate forme digitale à l’initiative des patients par la co-construction« . Les journées internationales sur le partenariat de soin avec le patient en lignes organisées les 28 et 29 septembre 2020.
Le 28 septembre 2020 : Adriaan Barbaroux, MD, DERMG, CHERPA, LAPCOS, RETINES, Eric Balez, patient partenaire auprès du CI3P, CHERPA, et membre de l’Association François Aupetit (AFA) (2020). « Polyphonies sur les enjeux du partenariat patient au temps du COVID-19, présentation du groupe de recherche CHERPA« . Les journées internationales sur le partenariat de soin avec le patient en lignes organisées les 28 et 29 septembre 2020.
————————————————————————-
Le 15 novembre 2019 : Flora L., Darmon D., Benattar J.-M., « L’UNIVERCITE DU SOIN : De l’éducation populaire et citoyenne dans le domaine de la santé à la création du premier centre dans une faculté de médecine en France codirigé par un médecin et un patient« . colloque EXPAIRs, Université Rennes 2, 14-15 novembre 2019.
Nathalie Maurel, diplômée du Diplôme Universitaire à l’Art du Soin en partenariat avec le.s patient.s en 2019 (2019). « Cheminement mis en perspective par la narration de soi à partir d’une rupture biographique ». Colloque international sur La recherche biographique en situation et dialogues : enjeux et perspectives, Maison des Sciences de l’Homme de Paris Nord, les 16-17-18 octobre 2019. Communication acceptée.
Christine Guilliano, diplômée du Diplôme Universitaire à l’Art du Soin en partenariat avec le.s patient.s en 2019 (2019). « Soigner comme j’aimerais être soignée ». Colloque international sur La recherche biographique en situation et dialogues : enjeux et perspectives, Maison des Sciences de l’Homme de Paris Nord, les 16-17-18 octobre 2019. Communication acceptée.
Le 18 octobre 2019 : Luigi Flora, CI3P (France). »Biographie du pouvoir d’agir sur soi et institutionnel : proposition pédagogique autour de la narration de soi, de la relation de soin« , Colloque international sur La recherche biographique en situation et dialogues : enjeux et perspectives. Maison des Sciences de l’Homme de Paris Nord, les 16-17-18 octobre 2019.
Le 15 octobre 2019 : Flora L., David Darmon, Jean-Michel Benattar, « Le centre d’innovation du partenariat avec les patients et le public de la faculté de médecine de l’université Nice Sophia-Antipolis, membre de l’université côte d’azur : une co-construction entre citoyens et universitaires au service du partenariat avec les patients et le public. Conférence de clôture du 1er colloque international sur le partenariat de soin avec le patient, Faculté de médecine, CHU/GHT/Centre d’innovation des usages en santé, Nice.
Le 15 octobre 2019 : Flora L., David Darmon, Jean-Michel Benattar, « Synthèse des éco-évaluations perceptives des communications réalisées durant le colloques à travers 3 outils caractérisant la nature des partenariat proposés dans l’enseignement, les soins et la recherche. Conférence de clôture du 1er colloque international sur le partenariat de soin avec le patient, Faculté de médecine, CHU/GHT/Centre d’innovation des usages en santé, Nice.
Le 14 octobre 2019 : Thomas Chansou, patient partenaire auprès du CI3P & Jean-Michel Benattar, (CI3P, Université Côte d’Azur – Maison de la médecine et de la Culture (MMC)) – Enseigner l’exercice médial par l’art et les savoirs expérientiels du patient en partenariat avec sa participation« . 1er colloque international sur le partenariat de soin avec le patient, Faculté de médecine, CHU/GHT/Centre d’innovation des usages en santé, Nice.
Le 10 octobre 2019 : Flora L., Darmon D., Benattar J.-M., Lunel A. « Comment intégrer durablement des patients formateurs dans l’enseignement en éducation médicale et en sciences de la santé ?. 2ème colloque inter-universitaire sur l’engagement des patients dans la formation médicale, Faculté de médecine, Université de Lyon-Est. Le 10 octobre 2019.
Le 28 juin 2019 : Flora L., Benattar J.-M., Chansou T., Darmon D., Desserme R., « Art et soin dans le cadre d’apprentissage associant des patients, des citoyens et des enseignants SHS« , colhum2019 : 8eme Congrès du COLHUM (COLlège des HUmanités Médicales) : « Recherche en santé, formation des soignants : agir dans les révolutions en cours », Faculté de médecine Université Diderot-Paris Cité, les 27 & 28 juin 2019.